こんな症状は炎症性腸疾患(IBD)かも?

- 慢性的な下痢
- 血便(便に血が混じる)
- 腹痛・腹部の不快感
- 発熱(微熱〜高熱)
- 体重減少
- 倦怠感(疲れやすさ)
- 食欲不振
- 白い粘液が便に付着している
- 排便後も便意が残る(残便感)
- 肛門周囲の痛みや膿瘍(特にクローン病)
- 貧血(出血や吸収障害による)
これらの症状が複数あてはまる場合は、潰瘍性大腸炎やクローン病などの炎症性腸疾患の可能性があります。早期の治療が重要ですので、気になる症状があればお早めに当院までご相談ください。
炎症性腸疾患(IBD)とは
 私たちの体には、ウイルスや細菌などの異物を排除する「免疫システム」が備わっています。異物を察知すると、それを体外に追い出そうと働きかけ、その過程で腫れ・痛み・発熱などの反応が起こります。これが「炎症」です。
私たちの体には、ウイルスや細菌などの異物を排除する「免疫システム」が備わっています。異物を察知すると、それを体外に追い出そうと働きかけ、その過程で腫れ・痛み・発熱などの反応が起こります。これが「炎症」です。
炎症は本来、体を守るために必要な反応ですが、過剰に起こると自らの組織を傷つけてしまうことがあります。腸の中でこうした炎症が慢性的に続く病気を「炎症性腸疾患(IBD)」と呼びます。
腸の炎症が、細菌やウイルス、薬剤、虚血(血流障害)、腸結核など明確な原因によるものであれば、「特異的炎症性腸疾患」として診断され、原因を取り除く治療が行われます。一方、原因がはっきりしない場合は「非特異的炎症性腸疾患」とされ、代表的なものに潰瘍性大腸炎やクローン病があります。
潰瘍性大腸炎
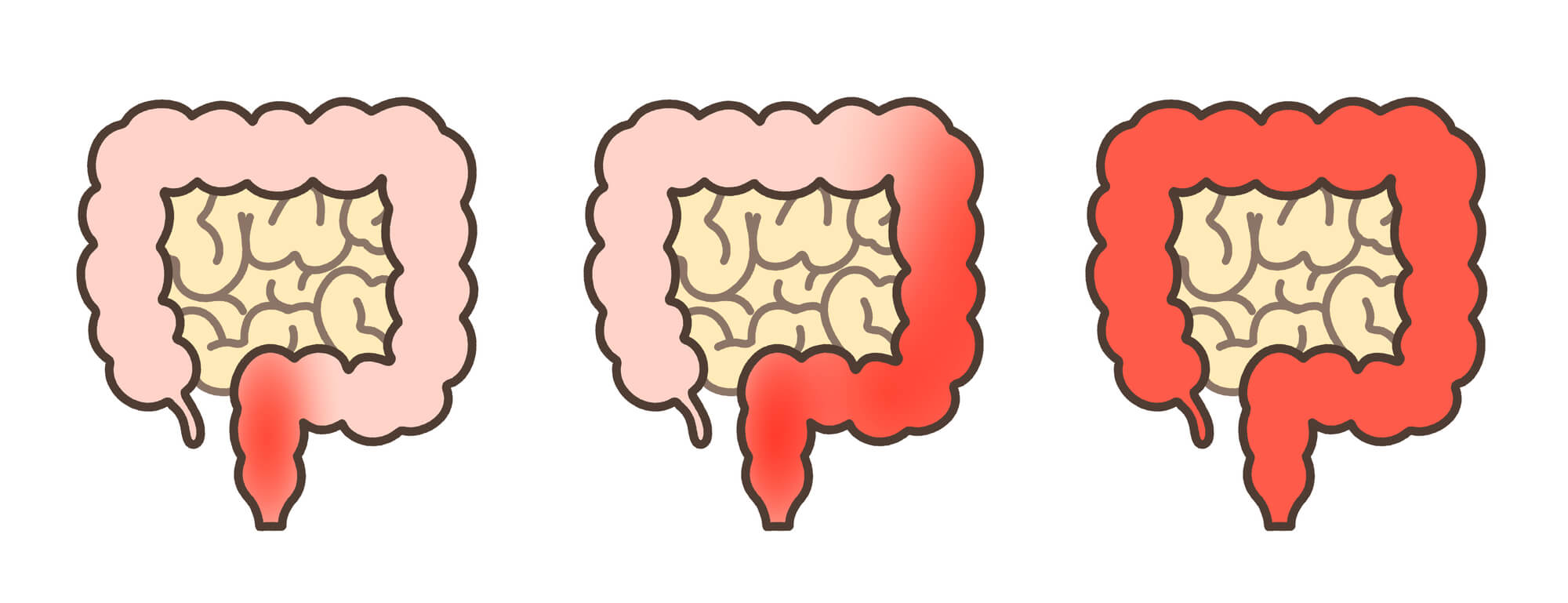 潰瘍性大腸炎は、大腸の粘膜に慢性的な炎症が起こる疾患です。主な症状としては、粘液や血液を伴う下痢、腹痛、発熱、体重減少、疲労感などがあります。炎症は直腸から始まり、大腸の広範囲に広がることが多く、重症になると排便のたびに血が出たり、頻繁な腹痛に悩まされることもあります。症状は再燃と寛解を繰り返すことが多いのが特徴で、放置すると生活の質に大きな影響を及ぼします。また、粘膜の炎症が進行し、がんのリスクが高まることもあります。
潰瘍性大腸炎は、大腸の粘膜に慢性的な炎症が起こる疾患です。主な症状としては、粘液や血液を伴う下痢、腹痛、発熱、体重減少、疲労感などがあります。炎症は直腸から始まり、大腸の広範囲に広がることが多く、重症になると排便のたびに血が出たり、頻繁な腹痛に悩まされることもあります。症状は再燃と寛解を繰り返すことが多いのが特徴で、放置すると生活の質に大きな影響を及ぼします。また、粘膜の炎症が進行し、がんのリスクが高まることもあります。
クローン病
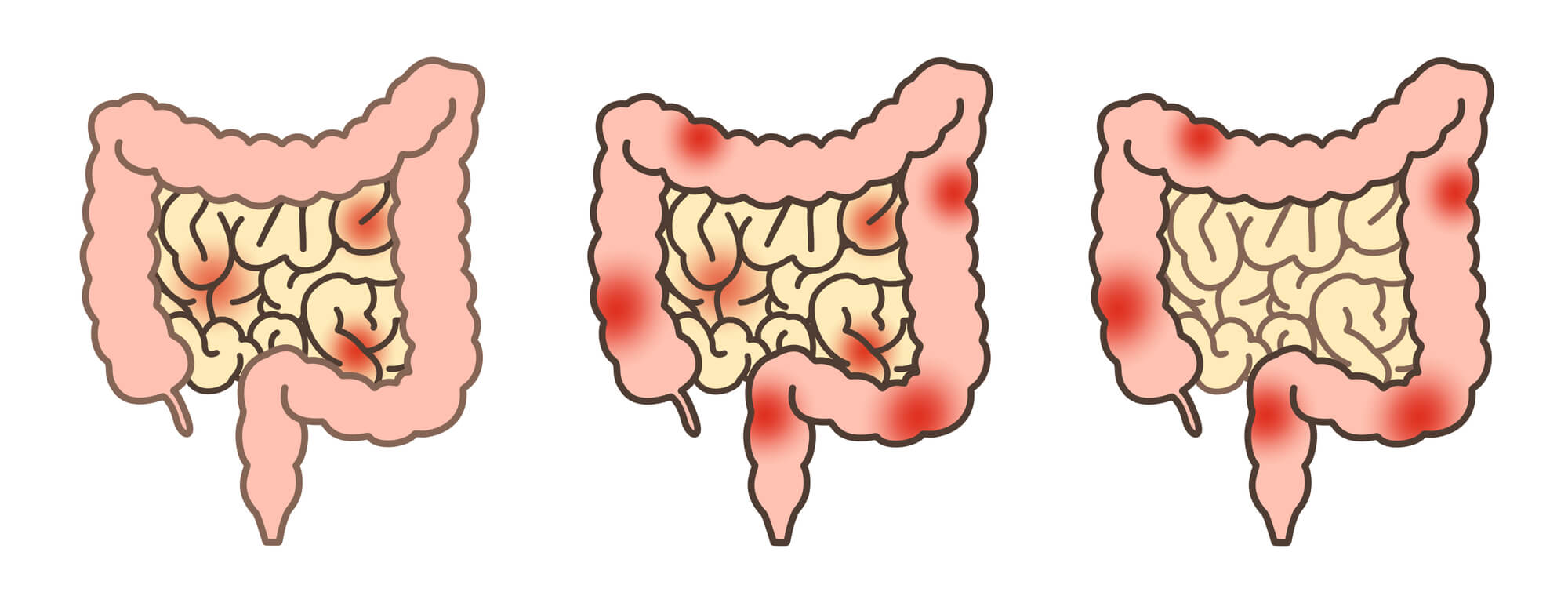 クローン病は、消化管のあらゆる部位に炎症が起こる慢性疾患で、特に小腸と大腸に好発します。主な症状は腹痛や下痢(多くは非血便)、体重減少、発熱などで、肛門周囲の病変(裂肛・膿瘍・瘻孔など)がみられることも特徴的です。貧血や栄養障害を伴うこともあります。
クローン病は、消化管のあらゆる部位に炎症が起こる慢性疾患で、特に小腸と大腸に好発します。主な症状は腹痛や下痢(多くは非血便)、体重減少、発熱などで、肛門周囲の病変(裂肛・膿瘍・瘻孔など)がみられることも特徴的です。貧血や栄養障害を伴うこともあります。
再発と寛解を繰り返しやすく、根本的な完治がしにくい疾患です。
炎症性腸疾患の原因は
ストレス?
炎症性腸疾患の原因は、はっきりとは解明されていませんが、いくつかの要因が複雑に関係して発症すると考えられています。主な要因としては、遺伝的素因、免疫異常、腸内環境の乱れ、環境因子(食生活・喫煙・ストレスなど)が挙げられます。
まず、家族内で炎症性腸疾患の患者がいると発症リスクが高まることから、遺伝的背景が関与していると考えられています。また、本来は外敵から体を守るはずの免疫システムが、自分自身の腸粘膜を攻撃してしまう「自己免疫的な反応」も発症に関与しているとされます。
さらに、腸内細菌のバランスの乱れ(いわゆる腸内フローラの異常)も、炎症の誘因になる可能性があります。加えて、食生活の欧米化や抗生物質の多用、精神的ストレスなどの環境要因も発症や悪化に関与すると言われています。
このように、炎症性腸疾患は一つの原因で起こるのではなく、複数の因子が関与する多因子性疾患と位置づけられています。
腸の炎症度別の食事
炎症性腸疾患では、病状に応じた食事管理が重要です。
活動期
腸の炎症が強く、症状(下痢・腹痛・出血など)が出ている時期は、消化にやさしい食事を心がけましょう。温かく柔らかい調理法(煮る・蒸す)を基本とし、低脂肪・低残渣(繊維質が少ない)食を選ぶ、刺激物(香辛料、カフェイン、アルコール)は避ける、食物繊維・乳製品・揚げ物などは控えてください。
また、食事は少量ずつ、回数を分けて摂る(1日5〜6回)ことも重要です。
寛解期
症状が落ち着いており、日常生活が送れる時期は、バランスの良い食事を意識し、炭水化物・タンパク質・脂質・ビタミン・ミネラルを摂取してください。
腸内環境を整える発酵食品(ヨーグルト・味噌・納豆など)は体調に合わせて少量から取り入れ、適度な食物繊維(加熱した野菜、果物)は少しずつ再開してください。
1日3食を規則正しく摂取し、暴飲暴食は避けましょう。また、水分はこまめに補給してください。
炎症性腸疾患の検査方法
 便潜血検査や血液検査(CRP、白血球数、貧血の有無など)、腹部CT、超音波検査などを行います。
便潜血検査や血液検査(CRP、白血球数、貧血の有無など)、腹部CT、超音波検査などを行います。
直腸や大腸の粘膜の炎症の範囲や重症度を評価するため、大腸内視鏡検査が必要な場合には、提携病院をご紹介します。また、その他の感染性腸炎との鑑別も必要です。近年、便中の”カルプロテクチン”や、血液中の”ロイシンリッチα2グリコプロテイン(LRG)”を測定することで炎症の状態を評価することが可能となりました。
炎症性腸疾患(IBD)の治療
現在のIBD標準治療について
現在のIBDの内科的治療の中心は、
-
・5-ASA製剤
-
・ステロイド
-
・免疫調整薬
-
・生物学的製剤(抗TNF抗体、JAK阻害薬など)
といった、免疫反応を制御する薬物療法です。これらの治療は、多くの患者様にとって非常に重要であり、命を守るために欠かせない標準治療でもあります。
一方で、「薬が効きにくくなってきた」 「副作用がつらい」 「一時的に良くなっても再燃を繰り返す」 「できるだけ生物学的製剤に依存したくない」 「体質そのものを見直したい」といった思いを抱えながら治療を続けておられる方が少なくないのも、また事実です。
IBDと腸内環境の深い関係
近年の研究により、IBDの背景には、「腸内細菌叢(マイクロバイオーム)の乱れ」 「腸粘膜バリア機能の破綻」 「免疫と腸内細菌との相互異常反応」が深く関与していることが明らかになってきました。
すなわちIBDは、「免疫の病気」であると同時に、「腸内環境の病気」でもあるという視点が、世界的にも共有されつつあります。
当院のIBD診療の基本姿勢
― 標準治療を尊重し、その上に腸内環境医療を重ねる ―
当院ではIBDに対して、標準治療を否定せず、主治医の先生の治療方針を尊重し、必要な薬物療法は継続した上で「腸内環境というもう一つの治療軸」を重ねていくという統合的な医療を行っています。
炎症を「抑える」治療に加え、
「なぜ炎症が繰り返されるのか」
「なぜ治療反応性が低下していくのか」
という背景に、腸内環境・栄養・代謝・ストレス・口腔環境まで含めて目を向けます。
下血や活動期におけるFMTについて
一般的にFMT(腸内フローラ移植)は、
-
・寛解期に実施される
-
・炎症が十分に落ち着いてから行う
-
・最終段階の補完療法として位置づけられる
ことが望ましい治療とされていました。
一方、当院ではこれまでの臨床経験において、標準治療を行うも寛解に至らず下血を伴う活動期の症例に対して、病状を慎重に評価した上でFMTを行い寛解に導入してきた実績があります。
当院では活動期のIBDに対しても以下の点を厳密に評価した上で慎重に適応判断を行っています。
-
-
-
-
・炎症の重症度
-
・感染リスク
-
・貧血や栄養状態
-
・免疫抑制の程度
-
・併用薬の内容
-
・これまでの治療経過
-
-
-
その上で、「腸内環境への介入が回復の流れを変える可能性がある」と総合的に判断される症例に対しては、標準治療と併走する形でFMTを導入しています。
当院のFMTの特徴
― 抗生剤・下剤を用いないNanoGAS®FMT ―
当院では、抗生物質による前処置を行わず強力な下剤洗浄も行わず水素ナノバブル水(NanoGAS®水)を用いる腸粘膜への負担を最小限に抑えた独自のFMT手法を採用しています。
この方法は、自閉スペクトラム症(ASD)に対する臨床研究において安全性と有効性が検証され、国際学術誌への論文掲載が予定されています。
「炎症を悪化させないFMT」
それが当院の治療設計の根本にあります。
▶腸内フローラ移植について詳しくはこちら
当院のIBD診療で行う主な評価
当院では、単に腸だけを見るのではなく、以下を統合的に評価します。
-
血液検査(炎症、免疫、栄養、代謝)
-
尿中有機酸検査(OAT)
-
腸内細菌バランス評価
-
口腔内環境評価(歯科連携)
-
ミトコンドリア代謝評価
-
ストレス・自律神経の評価
口腔―腸―全身を一つの循環として捉える
これが当院のIBD診療の基本的な考え方です。
このような方に当院のIBD診療は適しています
-
・標準治療を続けているが再燃を繰り返している方
-
・生物学的製剤の使用に不安をお持ちの方
-
・副作用にお悩みの方
-
・下血が続いており、今後の治療選択肢を慎重に考えたい方
-
・できる限り手術を回避したいとお考えの方
-
・将来の再発予防まで視野に入れた根本治療を希望される方
院長より
私は医師であると同時に、潰瘍性大腸炎により大腸を全摘した患者でもあります。
病気のつらさ、再燃への不安、「普通の生活」を取り戻すことの難しさを、私は医師としてだけでなく、患者としても経験してきました。
だからこそ、IBDの方が「病気に人生を支配される」のではなく、「病気と共に生きながら、人生の主導権を取り戻す」
そのための医療を、誠実に積み重ねていきたいと考えています。
IBD内科外来初診のご案内
当院のIBD診療は、完全予約制・十分な診療時間を確保した初診評価を基本としています。
現在の治療経過や検査データを丁寧に拝見したうえで、今後の治療の選択肢について、落ち着いてご説明いたします。
当院では、従来の標準的な治療で再燃を繰り返す患者さんに以下のような補助的な治療を行っています。
腸内環境を整える
潰瘍性大腸炎をはじめとする「炎症性腸疾患」では、腸内環境が乱れていることが知られています。具体的には腸内細菌叢(腸内フローラ)の乱れ(ディスバイオーシス)や、腸粘膜が炎症により傷つき、容易に異物が体内に侵入してしまう状態(リーキーガット、腸もれ)の合併が認められます。
このような状態になると、図のように腸の粘膜の細胞間に隙間ができ、粘液も減少することから様々な炎症の原因物質が体内に入りやすくなってしまいます。また、腸内細菌が関与している食物の代謝がうまくいかなくなるため、私たちの健康に重要な栄養素が不足することになります。
栄養療法
潰瘍性大腸炎の方では亜鉛やビタミンDなどの重要な栄養素が不足していることが多く認められます。傷ついた腸の粘膜が修復され易くするためにも不足したビタミンやミネラルが補充できる食事に加え、必要に応じてサプリメントを投与します。
カンジダ治療
腸内細菌叢の乱れや腸粘膜の障害の原因の一つとしてカビの一種である「カンジダ」の異常増殖があります。カンジダはもともと常在菌の一種であり、免疫システムがしっかりしていると悪影響を与えることはないのですが、一度免疫システムに異常が生じるとカンジダが増殖して、腸内細菌叢の乱れや腸粘膜を傷つける原因となります。尿中有機酸検査などにより、腸管内のカンジダ増殖が認められる場合にはカンジダ菌を減らすためのカンジダ菌治療を行います。
従来の標準的な治療ではコントロールが困難であった潰瘍性大腸炎の方が栄養療法とカンジダ菌治療を行うことで寛解の維持できることも稀ではありません。
腸内フローラ移植(FMT)
 上記でも改善が見込めない場合は腸内フローラ移植も選択肢の一つです。潰瘍性大腸炎では、腸内細菌叢(フローラ)のバランスが乱れる「ディスバイオーシス」がしばしば見られますが、特に腸内細菌の多様性がもともと低い方では、カンジダ菌対策だけでは十分に整わないケースもあります。
上記でも改善が見込めない場合は腸内フローラ移植も選択肢の一つです。潰瘍性大腸炎では、腸内細菌叢(フローラ)のバランスが乱れる「ディスバイオーシス」がしばしば見られますが、特に腸内細菌の多様性がもともと低い方では、カンジダ菌対策だけでは十分に整わないケースもあります。
当院で導入している「NanoGAS®︎-FMT(腸内フローラ移植)」は、腸内細菌の多様性を高め、潰瘍性大腸炎の根本的な原因とされる免疫システムの異常の改善が期待できます。なお、従来の便移植法は現在「先進医療B」として大学病院などで臨床研究が進められていますが、当院のNanoGAS®︎-FMTとは方法が異なります。
腸内フローラ移植臨床研究会全体では、2017年の発足以降、潰瘍性大腸炎に対して44例の治療が行われ、そのうち11例を当院が担当しています。うち7例が寛解を維持し、社会復帰を果たしています。標準治療で改善が見られない方、症状に悩みながらも理解が得られず苦しんでいる方は、どうぞ一度ご相談ください。